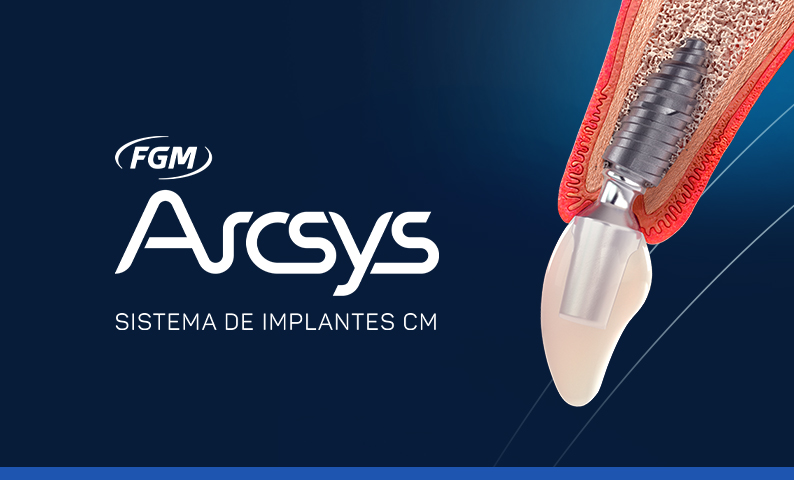
A implantodontia é detentora de ferramentas capazes de resultados estéticos extraordinários. Outrora, a implantodontia como ciência demonstrou a capacidade de reprodução metódica da osseointegração. Entretanto, à luz do conhecimento contemporâneo, buscas e a previsibilidade da estabilidade marginal dos tecidos peri-implantares (ausência de recessão e presença de papila), diminuições da morbidade e do tempo de tratamento. Jamais, a implantodontia vivenciou a magnitude atual da procura pela harmonia no nível, contorno, coloração, textura, quantidade e qualidade da mucosa peri-implantar.
A longevidade da estética rosa peri-implantar é possível e passível de prenúncio. Contudo, a interpretação que remete à imutabilidade, com o que não está sujeito a ser alterado, deve ser utilizada com precaução. Afinal, a factibilidade da imutabilidade dos tecidos peri-implantares ao longo do tempo é discutível. Todavia, a longevidade dos mesmos foi evidenciada por pesquisas inúmeras, e hoje sabemos que a estabilidade marginal longeva é influenciada por fatores diversos, tais como:
- Exodontia minimamente traumática;
- Abordagens terapêuticas (implante imediato, preenchimento do alvéolo com biomateriais de baixa taxa de reabsorção e regeneração óssea guiada) que minimizam a perda óssea pós-exodontia;
- Tipo de conexão implante/componente protético;
- Fenótipo tecidual;
- Posicionamento tridimensional do implante.
O conhecimento destes determinantes supracitados proporciona abordagens preventivas e intervencionistas para a longevidade estética. O nível da crista óssea influencia o posicionamento da margem da mucosa peri-implantar e a presença da papila relaciona-se com a integridade do septo ósseo interproximal.
Exodontia minimamente traumática
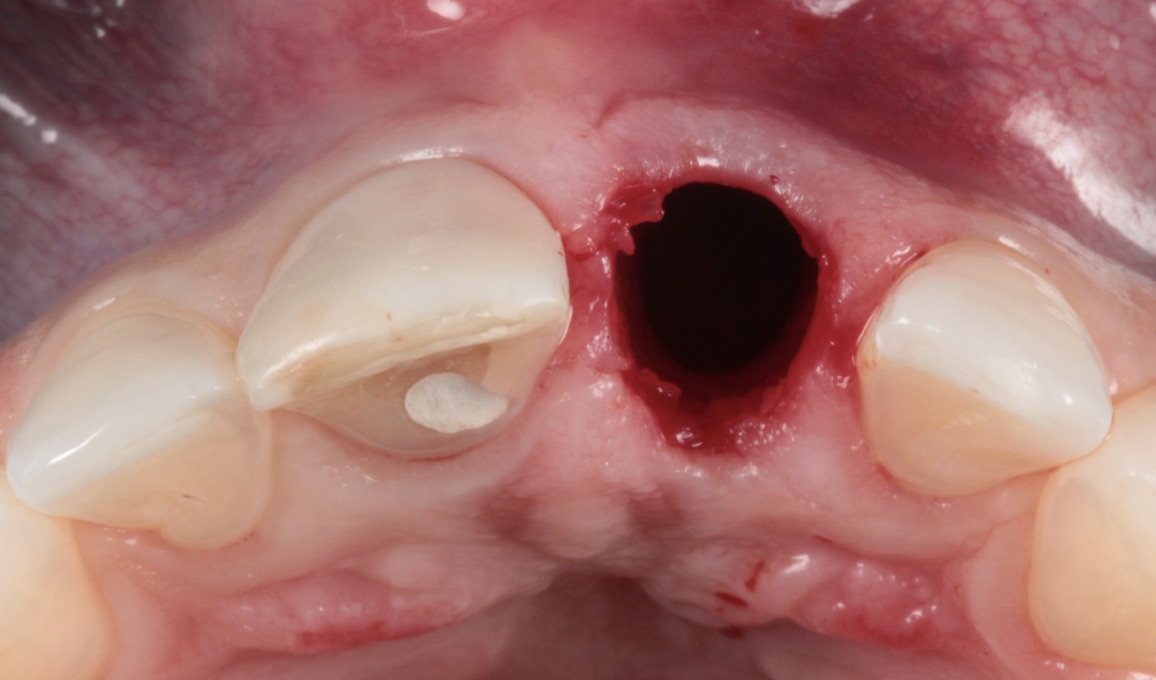
A exodontia minimamente traumática, com ausência de retalho e sem movimentos pendulares, é a etapa primordial da estabilidade marginal dos tecidos peri-implantares, pois minimiza a magnitude da inevitável perda óssea pós-exodontia. Esta acontece, fugaz e intensamente, nas direções horizontal (mais acentuada) e vertical. Nesta dinâmica reparadora, a reabsorção do osso fasciculado (porção da cortical alveolar que recebe as fibras de Sharpey do ligamento periodontal) é relevante. O osso fasciculado é dente-dependente, após à exodontia será integralmente reabsorvido, porque perderá sua função (promover a inserção das fibras de Sharpey do ligamento periodontal) e a principal fonte de vascularização (via canais de Volkmann do ligamento periodontal). A pertinência da perda do osso fasciculado vincula-se à prevalência altíssima de paredes vestibulares delgadas (praticamente constituída por este tecido ósseo dente-pendente). Assim, a perda óssea vestibular é mais acentuada, com inquestionável repercussão estética. Pelo exposto, os conceitos de preservação ou reconstrução alveolar após à exodontia são errôneos, o alvéolo existe pela presença do dente.
Abordagens que minimizam o volume da perda óssea pós-exodontia
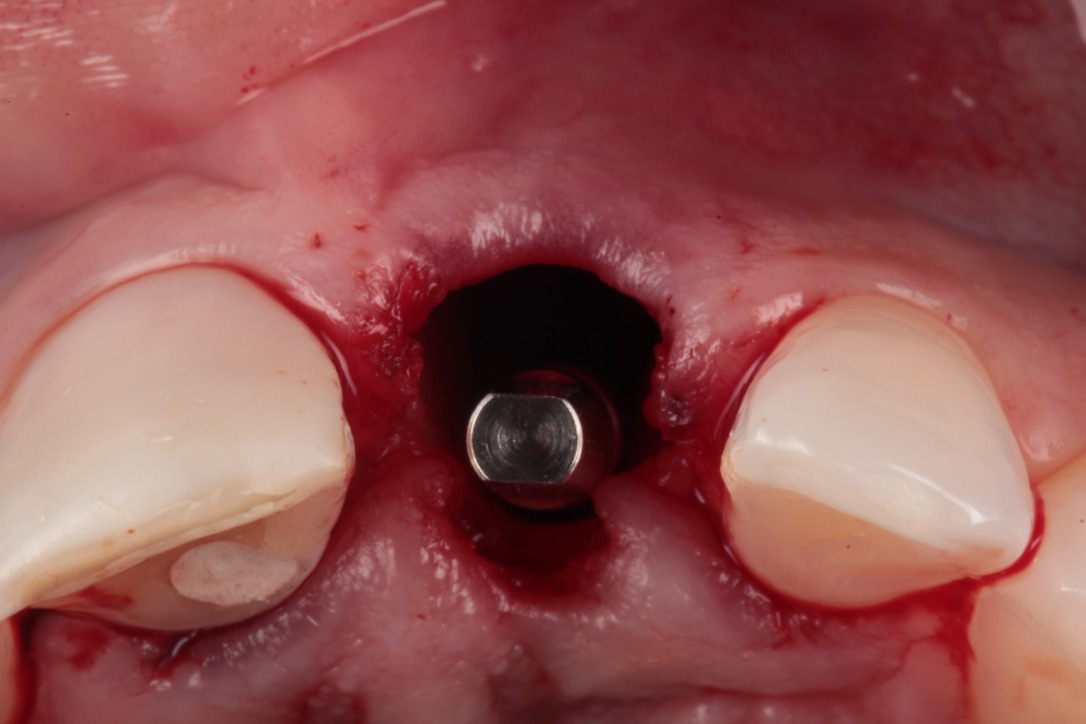
Seguindo-se a exodontia pode-se elencar três alternativas terapêuticas: preenchimento do alvéolo pelo coágulo, preenchimento do alvéolo por biomaterial de baixa taxa de reabsorção e/ou regeneração óssea guiada ou implante imediato. Infelizmente, a técnica mais popular, o preenchimento do alvéolo pelo coágulo, é a menos indicada. A odontologia baseada em evidências científicas (revisões sistemáticas e estudos prospectivos randômicos) demonstrou maior magnitude de perda do volume ósseo com o preenchimento do alvéolo com coágulo, em comparação com abordagens que objetivaram a minimização da reabsorção óssea (preenchimento com biomaterial de baixa taxa de reabsorção com ou sem regeneração óssea guiada ou implante imediato). Numa escala hierárquica, a primeira opção deve ser o implante imediato. Na impossibilidade deste, a escolha recai sobre o preenchimento do alvéolo com biomaterial com ou sem regeneração óssea guiada. O implante imediato possibilita a manutenção da forma parabólica da margem da mucosa peri-implantar, semelhante aos dentes adjacentes (com as margens gengivais paralelas às junções cemento-esmalte). A abordagem palatina promove a presença do gap entre o implante e a parede vestibular. Este gap deve ser preenchido por biomaterial com baixa taxa de reabsorção (preferencialmente cerâmica bifásica), para compensar a inevitável reabsorção do osso fasciculado. Atualmente, pode-se indicar o implante imediato mesmo com a prévia reabsorção da parede vestibular, desde que exista integridade proximal. O implante imediato com a concomitante reconstrução da parede vestibular é uma abordagem clínica rotineira e previsível.
Tipo de conexão implante/componente protético
A integridade da crista óssea é dependente do tipo de conexão implante/componente protético. Nas hexagonais haverá inevitáveis perdas ósseas verticais e horizontais, com a configuração da “saucerização” óssea. Esta perda óssea peri-implantar deriva-se da micromovimentação da conexão implante/componente protético, presença do gap e do posicionamento do espaço biológico. Consequentemente, nas conexões hexagonais a micromovimentação promoverá migração apical do epitélio juncional; o gap será povoado por biofilme bacteriano e o espaço biológico formar-se-á abaixo da interface componente protético/ implante. Recorde-se que nas conexões hexagonais os implantes são colocados ao nível ou ligeiramente abaixo da crista óssea. Neste desenvolvimento, o epitélio juncional não se adaptará (através de lâmina basal e hemidesmossomas) sobre a interface (localizada ao nível ou ligeiramente apical à crista óssea) com micromovimentação e contaminada pelo biofilme bacteriano. Logo, ocorrerá perda óssea vertical de aproximadamente 1,5 a 2,0 mm (espaço necessário para adaptações do epitélio juncional e adesão conjuntiva) e o espaço biológico se formará sobre o implante. Em acréscimo, nas conexões hexagonais observam-se perdas ósseas horizontais de 1,3 a 1,4 mm.

Nas conexões cônicas, não ocorrerá a micromovimentação, inexistirá o gap/biofilme e o espaço biológico se formará coronal à interface componente protético/implante. Lembre-se que nas conexões cônicas os implantes são posicionados cerca de 2,0 mm apicais às cristas ósseas. Neste processo, o epitélio juncional e a adesão conjuntiva se formarão sobre o componente protético. A perda óssea peri-implantar fisiológica é rara, evidencia-se a estabilidade marginal dos tecidos peri-implantares. Pelo exposto, as conexões hexagonais são contraindicadas para áreas estéticas? A resposta é: não são contraindicadas. Contudo, o clínico sabedor das irrevogáveis perdas ósseas verticais e horizontais deverá analisar o fenótipo tecidual e ser cuidadoso com o posicionamento tridimensional do implante. Fenótipo não espesso (fi no ou intermediário) associado com perdas ósseas peri-implantares resultará em instabilidade marginal. Soma-se a preocupação com o posicionamento tridimensional, em função das perdas ósseas horizontais, para as integridades das papilas proximais. Portanto, as conexões hexagonais não são contraindicadas em sítios com exigências estéticas, mas em tais situações a eleição deve ser, prioritariamente, pelas conexões cônicas.
Fenótipo tecidual
O fenótipo (espessura) tecidual está relacionado intrinsecamente com a estabilidade marginal dos tecidos periodontais e peri-implantares. Avaliam-se as espessuras teciduais da gengiva/mucosa peri-implantar e da parede óssea vestibular. Logicamente, o fenótipo tecidual é mais crítico para as conexões hexagonais. Fenótipos não espessos são sinônimos de instabilidade marginal e sugestivos de indicação da alteração fenotípica. Infelizmente, a prevalência de fenótipos não espessos é altíssima.
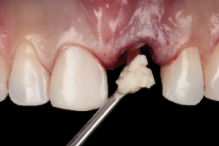
A alteração fenotípica da mucosa peri-implantar é realizada, geralmente, por enxertos de tecido conjuntivo subepitelial ou técnicas pediculadas (e.g. técnica do ‘rolo”). A modificação fenotípica da parede vestibular frequentemente é feita pela utilização de cerâmicas bifásicas associadas à regeneração óssea guiada.
Posicionamento tridimensional do implante
O posicionamento tridimensional, baseado no planejamento reverso, é fundamental para a ausência de recessão (nível da crista óssea vestibular) e presença de papila (nível e existência do septo interproximal). Neste contexto, a perda óssea horizontal (mesial, distal, vestibular, lingual/palatal) de 1,3 a 1,4 mm correlacionada com as conexões hexagonais converte-se em importante fator da localização do(s) implante(s). A distância mínima entre um implante de conexão hexagonal e um dente adjacente, para a existência do septo ósseo interproximal, é de 1,5 mm e, entre dois implantes de conexões hexagonais, é de 3,0 mm. No sentido vestíbulo/lingual (palatal), o posicionamento do implante deve garantir a existência da parede vestibular. Todavia, nas conexões cônicas e nas plataformas switchings, pela inexistência das perdas horizontais, os implantes podem ficar mais próximos dos dentes adjacentes ou entre si. A possibilidade da customização do intermediário protético (entre 0° e 20°), permitida pelo sistema Arcsys, é uma ferramenta poderosa e exclusiva que facilita o planejamento cirúrgico/ protético. Porém, a customização não subjuga o soberano planejamento reverso.
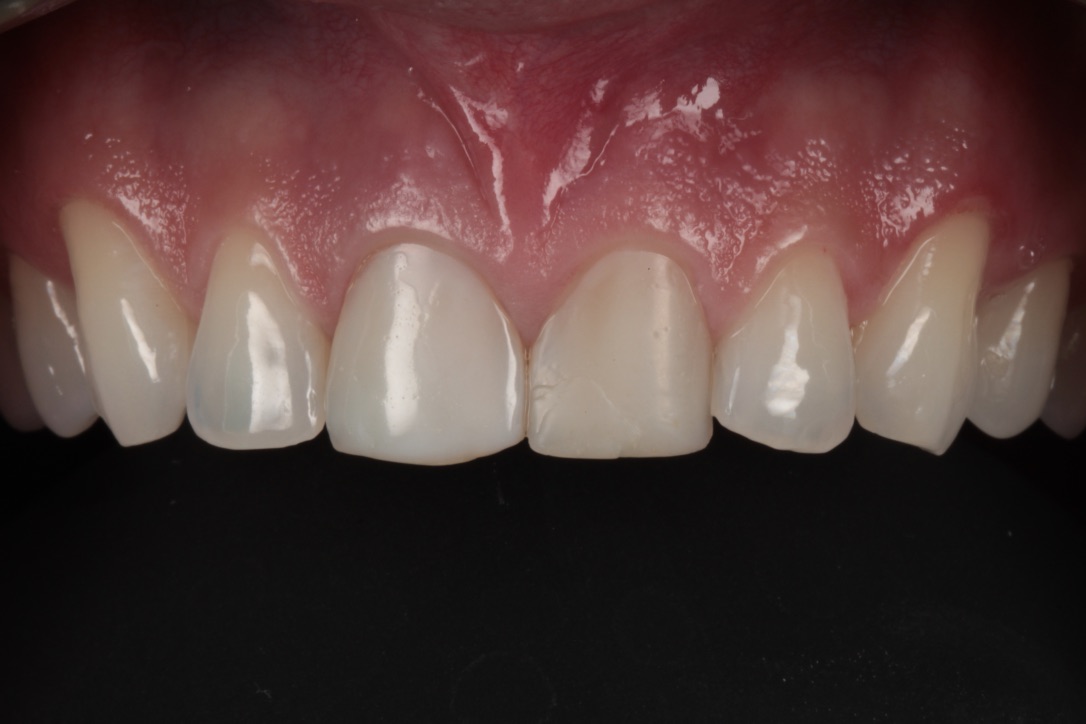
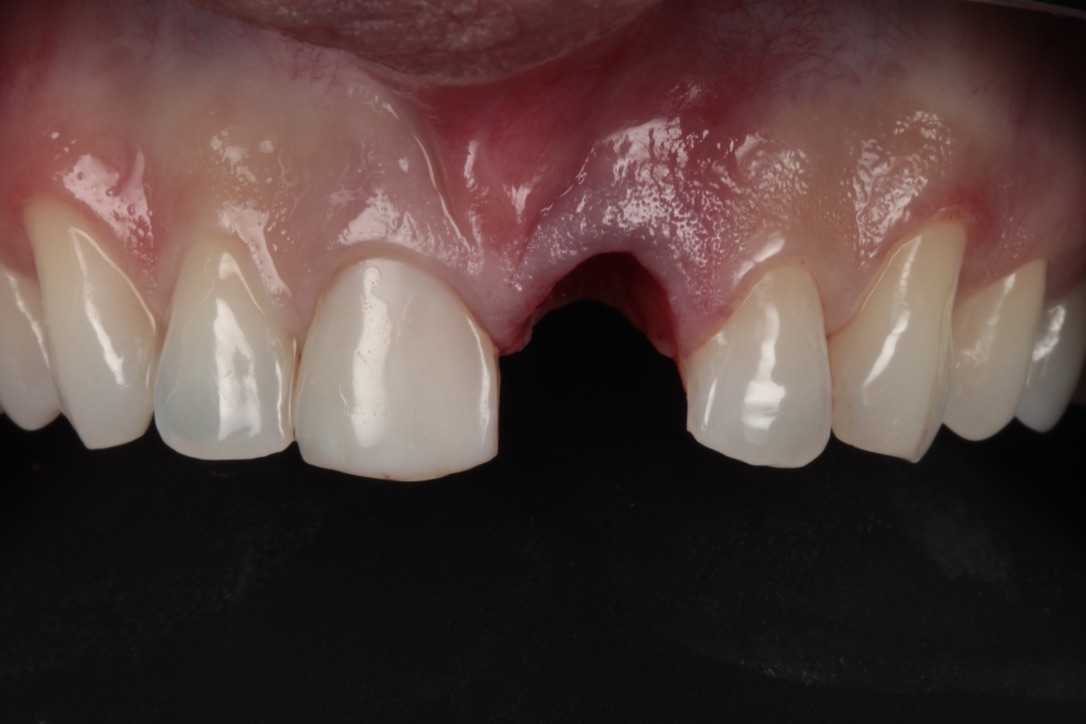
Caso Clínico
Caso clínico cedido pelos professores Dr. Bernardo Passoni e Dr. Rodrigo M. Ferreira.
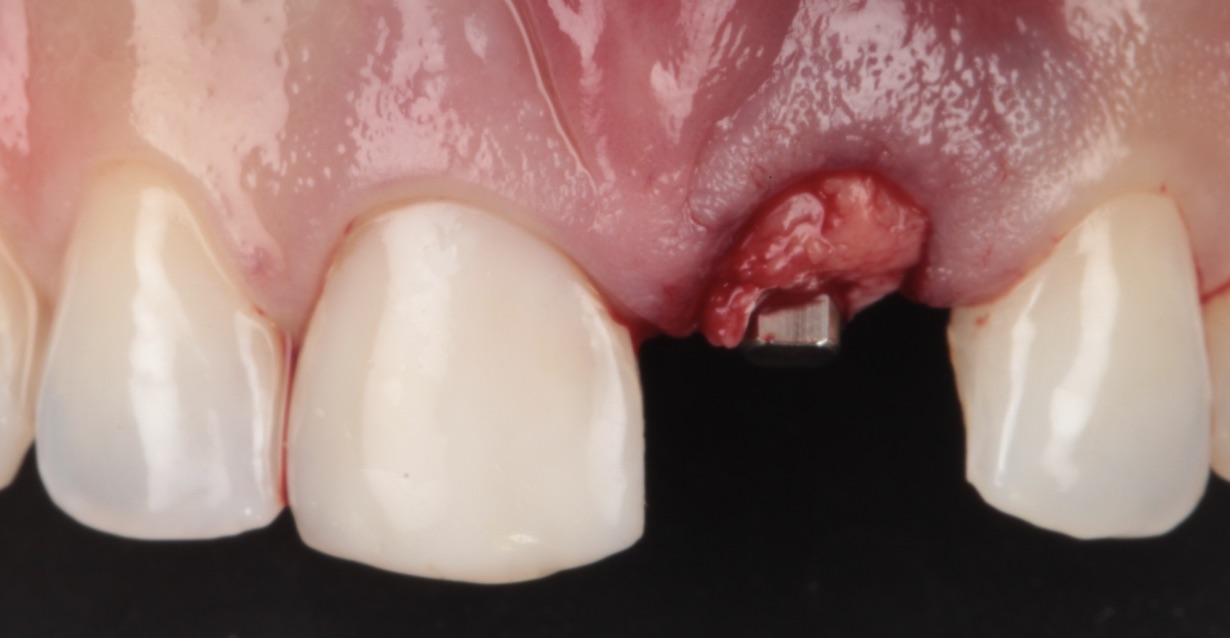
O caso clínico que ilustra essa matéria sintetiza as abordagens preventivas e terapêuticas. Assim, foram realizados os procedimentos de exodontia minimamente traumática; colocação do implante imediato com conexão friccional com abordagem palatina; preenchimento do gap com cerâmica bifásica; enxerto de tecido conjuntivo subepitelial e confecções de próteses sobre dente e sobre implante.
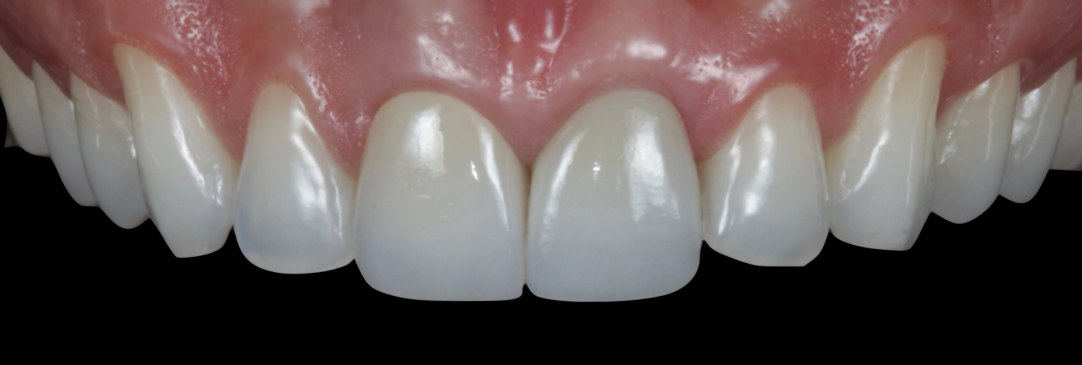
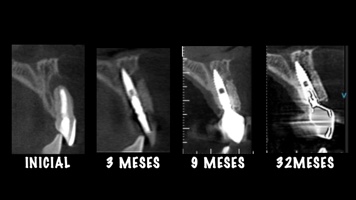
Autor: Dr. Ricardo de Souza Magini
Professor Titular da Universidade Federal de Santa Catarina (UFSC).
Professor do Programa de Pós-Graduação em Odontologia da UFSC, área de concentração de implantodontia.
Especialista, Mestre e Doutor em Periodontia pela Universidade de São Paulo-Faculdade de Odontologia de Bauru.

Shop FGM Implants
Shop FGM Implants
Um mundo de soluções inteligentes, em apenas alguns cliques!
- Condições especiais de parcelamento
- Promoções exclusivas
- Facilidade nos pedidos